|
���@�̎�p�ɂ���
�㏞�������ɔz��������p�iLSFG�Z�p�j
���@�ł́A���̑㏞�������ɔz���������̎�p�͂����A�܂��Б��̎�p���s���Ă��܂��B
����A���җl�̗v���͗��������Ɏ�p���A�������Â������������Ƃ������Ƃ�����܂��B
�������A���������ł̎�p�ł͑㏞�������̒��x����������A���̕���p�̉\���������������Ȃ�܂��B
���������_�o�̎Ւf���x���Ŏ�p���s���ꍇ�ł��A
����������p��
����Б����s���Ă��甽�Α��܂�6���ȏ���Ԃ����������I��p
���r����Ƒ㏞�������̏d�Ǔx�ɖ��m�ȍ��ق�����܂��B
�㏞�������ɔY�ފ��җl�̑���������������p�̊��җl�ł��B
���@�ł́A1996�N�ɂ��̎�p���ی��ŏ��F����Č�A�����I�ɏ���Б���p�̕��j�Őf�Â��Ă܂���܂����B
�Б����Âő㏞�������̕��ʂƒ��x���ώ@���邱�Ƃɂ�蔽�Α��̎�p�ő㏞�������������N�����_�o�߂̐؏����T����ȂǑ㏞�������̗\�h�̑���u���邱�Ƃ��o���܂��B
���@�́A���̂悤�Ɏ�p���j������Ă������Ƃ�
�{�M�Ȃ�тɐ��E�ɂ����Ă����{�݈ȏ�̊��җl��S�����邱�Ƃ��o���܂����B
���{�̈ꕔ�̎{�݂ł�
T4�݂̂��邢��T5�݂̂̐؏��𐄏�����{�݂�����܂����A
�d�x�̑㏞���������\��������܂��B
���̐؏��ł́A������~���ʂ̖����x�����Ȃ����ߍs���Ă��܂���B
�i1999�N�ɒ��~�B�j
�Б����Â̗ǂ��_
1.�@�Б���p�������邱�Ƃɂ���đ㏞�������̒��x�͌y���ł��܂��B
2.�@�Б��ł���20���̊��҂��܂ŗ����̑����ǂ̉��P�������܂��B
3.�@���Α��̎�p�ɐi�ނƂ��ɑ㏞�������������N���������ƂȂ���
�@�@�����_�o�߂̐؏����T���邱�Ƃ��o���܂��B�i�ʉ���p���\�j
���������̎�p�ɂ����ďd�x�̑㏞�������ɂȂ����ꍇ�ɂ�
�ǂ̕����̌����_�o�̐؏��������ł������̂������f�ł��Ȃ��Ȃ���
�㏞�������̎��Â�����ƂȂ�܂��iLSFG�Z�p�j�B
�ŏ��̎�p�n��
�X�R�[�v�K�C�h��p������p�n�i18�Ώ��q�A�p��3�����B�j���|��2.5�_�̔畆�؊J����J���s�������ŁAETS���\�ł��B
���Ղ͎c�炸�A�u�ɂ��y������܂��B
�n�����������邽�߁A�ق��̐l�ɒm��邱�Ƃ��Ȃ����_�ʂł̃����b�g������܂��B
(�N���b�N����Ή摜����ւ��܂�)
�����e��̖�������
�i���̂��Ƃ��P���C�h��X����ԂɂȂ�ꍇ������܂������A�{�p���ł͒����ɉ��P���܂����B�j
�@�i��p����3�J����̎��_�Ō����Ȃ��Ȃ����Ɖ����l��99.8���ł����B�j
ETS�ɂ����Ĕ������~�܂邱�Ƃ���ԑ厖�Ȃ��Ƃƍl���Ă��܂����A���e��̃����b�g������ɗ�炸�d�v���ƍl���Ă���܂��B
�����̑����ǂ̐l�́A��̊��̂��Ƃ𑼐l�ɒm���Ȃ��l�ɔz������Ă������ƂƎv���܂��B
��̊����Ƃ܂���1�N�o�߂�2�N�o�߂��A���̒����犾�̂��Ƃ�Y��Ă��܂������ƂŁA�O�����̏��ՂŎ�p�������Ƃ��v���o���A�܂����̐l�ɒm���Ă��܂��܂��B
�p�㊾���~�܂��Ă�����A��p�������Ƃ����炩�ɂȂ��Ă͂��܂ł����Ă������ǂ��牏����܂���B
�ʉ�������p�i�p�������_�o�߂ւ̓d�C�h�������j
�@���@�ł́A�X�̊��җl�Ő؏��̐ݒ��ς��Ă���܂��B
����܂Ŏ�p�̌��ʔ���ɓd�C�h���������s���Ă��܂������A
�h�������̌��ʂƏp��̑㏞�������̔�����
���̊W�����o���܂��B
����ɂ��A�d�C�h���������s���Ď�̂Ђ�̔�����~�̌��ʂ�
�傫�������o����Ɠ�����
�㏞�������̗\���ƌy�����\�ƂȂ��Ă���܂��B
�p���d�C�h���������s���đ㏞�������̎��Âɖ𗧂Ă邱�Ƃ��o���܂��B
�㏞�������̎��g�݂��Q��
�p���d�C�h������
��p���m���ɍs�����ߌ����_�o�߂̊e���x���ɓd�C�h���������A�㎈�̖э��nj������x�𑪒肵�����ɊW��������_�o�̊m���ȎՒf���s���Ă��܂��B
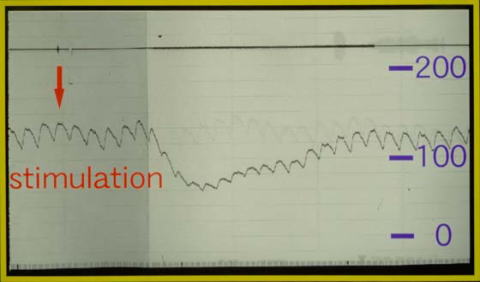
�����_�o�߂ւ̓d�C�h���Əp���̒��w�牺�э��Ǐz�ʂ̕ω��B
Stimulation�̂̂���P�O�b�o�߂���Ǝw��̖э��ǂɂ����錌���ʂ̌������ώ@�����B
�@�d�C�h���ɂ��э��ǂ̌����ʂ̌������݂��A�㎈�֊W����̌����_�o�̑I�ʂ��ł���B
�iH.Yamamoto et al.Ann Thorac Surg 1999;68:2361-3.�����p�j
�p���̎��Ì��ʔ��肪�\
�[�����������ɂ������_�o�����̎h���������\�ł��B
�p���Ɍ��ʔ�����s�����Ƃɂ��A���Â̎��s���L��܂���B
�����ǂ������N���������̌����_�o����ؒf�ł����A�s�K�Ȑ_�o�̐؏����s��ꂽ�ꍇ�A��̊��͌������܂���B��p���������ɂ��ւ�炸��̊����~�܂��Ă��Ȃ��̂͂ƂĂ��c�O�Ȃ��Ƃł��B
�@���̂��߁A�p���Ɍ��ʔ�����s�����Ƃ͑����ǎ��Â��m���ɍs����Ŕ��ɏd�v�ł��B
�@���@�ł́A���������_�o�Ւf�p�������ƂȂ�Ȃ��悤�ɁA���ɏp���Ɏ菶�畆���x�̃��j�^�[���s���Ă��܂��B
�@���������j�^�[���Ȃ���A���������_�o�����h�������ɂ�蓯�肵����A��2�����4���������_�o�̎Ւf�i���݂͎�ɑ�3�����5�̋��������_�o�j���s�����ƂŁA���ʔ���������̂���p���I�����Ă��܂��B
�Q�~���̓������ƃX�R�[�v�K�C�h���g�p
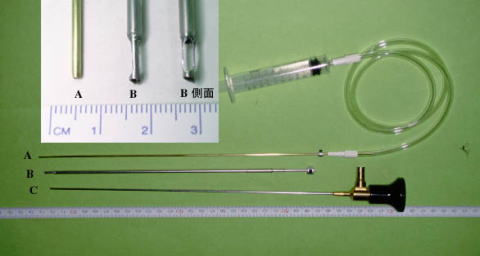
�@���@��ETS�ł͘e��2.5�_�قǂ̏����Ȕ畆�؊J�������A�X�R�[�v�K�C�h�iB, �O�a�Q�D�S�T�~���j�Ƃ����ׂ���p����p���ċ��o���ɃA�v���[�`���܂��B
�@���a�Q�~���̋��o��(C)�ɂ�苹�o�����ώ@�����̂��A�����_�o�̃��x���������g�Q���B�e�����m�Ɉʒu���m�肵�܂��B
�ʏ�A�����_�o�����]���̎O�A�l�A�ܖ{�ڂƌ������镔���iT3�E4�E5�j�̎Ւf���s���܂��B

�����X�R�[�v�K�C�h�̓����A�����Q���X�R�[�v�K�C�h�̐�[�A�E���Q�~���̋��o���̐�[
��p���Ԃ͕��ςP�R��
��`���U�w�I�ψفE�����x�����Ȃǂ��Ȃ���A30-50���Ŏ�p�͏I�����܂��B
�������Ԃ������ނ�6�O���ŏI���ł��A������t�ʂ̕��ׂ����Ȃ��čς݂܂��B
�S�g����
ETS�͑S�g�����ōs���܂��B
���@�̖����͌o���L�x�Ȗ����w���オ�S�����܂��B
ETS�̓��A���p���s���Ă��鑼�{�݂̒��ɂ͖�������������A���Ɩ����i�����オ�������Ǘ�����j�ōs���Ă���{�݂�����܂����s�K�ƍl���Ă��܂��B�B
���ɂ݂̖��
�����ł���A�_�o�����̉\�����̂��ɂ߂ď��Ȃ������ɁA�����P�J�������ł��邽�ߑn���ɂ͏��Ȃ��Ă��݂܂��B
�ɂ݂̂��镽�ϓ����́A1.5���ł����B
���̑��̔����p�x�̏��Ȃ������ǂ�����܂����A�����Ւf�p�ł͔������Ă���܂���̂ŏȗ����܂��B
���ގ��\���ɂ͂����ӂ�
�@�����Ɠ���Autosuture����2mm�̋��o�����g���Ă���{�݂͑��ɂ�����܂����A���{�݂ƈقȂ�_�́A�������l�Ă����C�Z���X�����L���Ă�����͊O�a��2.45mm�ł���畆�؊J��2-2.5�����̂P�J���Ŏ�p�������ł���_�ł��B
���{�݂�2mm�̃g���J�[����p���ď����Ɠ����̎�p�ƕ������Ă���{�݂�����悤�ł����A���̏ꍇ��2mm�̃g���J�[���Ƃ����̂͊O�a3.4mm������A������NTS scope guide�̖�1.5�{�̂��̂ł��B
���̏ꍇ�A�畆�؊J��2mm�ōs���Η������p��ɃP���C�h���pፍ����������₷���Ȃ�܂��B
�܂��畆�؊J�����J���ł��邩���m�F����K�v���L��܂��B
���ǂ�2�J���ƕ\�����Ă���{�݂�����܂����A���̏ꍇ�Б��̎�p��2�J���Ȃ̂������̎�p��2�J���Ȃ̂����m���߂Ă����K�v������܂��B
NTS scope guide�ł͕Б��̎�p��1�J���A�����̎�p��2�J���ł�����ۂɏ���99.8���̐l�Ŋ��S�ɏ������܂��B�O�a3.4mm�̃g���J�[���ł͏��Ղ��c��܂��B
NTS scope guide�́A�����̊W�������̎{�݁i�j�x�b�C�_��A���a�a�@�A���ɕa�@�A���������a�@�A�����a�@�A�F�{�����a�@�A��t���a�@�j�w�����z�����Ă��܂���BNTS scope guide�̔z������]�����ꍇ�͂��A�����������B
����������p��
�i�����ǎ��Ð��{�݂Ƃ��Ă̓Ǝ��v�j
�Q�O�O�O�N�V���ɑ����ǎ��ÁA��������p�̐��{�݂Ƃ��ĐV���Ɍ����E�R�{�N���j�b�N�̐v�̌o�������A����ɉ��ǂ���������p��̐v���ł��Ă���܂��B
�����ǎ�p�ɓ������������I�A���@�\�I�Ȏ�p��ݔ����[�����Ă���܂��B
��p���̓���
�@��ʁE�菶�E�e�̉��̑����ǂ̎��Âɑ���ETS���s���ꍇ�ɂ́A���̎�p�Ƃ͈قȂ����ݔ��E����K�v�ł��B
��ʂ̈�Î{�݂͗l�X�Ȏ����̎��ÂɑΉ����邽�߁A���̓s�x��p�������̏���������K�v������܂��B
�܂��A��ʎ{�݂�ETS���s���ꍇ�ɂ́A��p�̂��߂̑̈ʕϊ��E�ŋۂ����p��̊m�ہE���o���̎d�x�͂������̂��ƁA�p�����������g�Q���B�e��������A�����E�ʐ^�̈ڑ��Ɏ��Ԃ�K�v�Ƃ��܂��B
�_�ˑ�w�a�@�ł́A��p�̂��߂̑̈ʕϊ��ɖ�3���A�ŋۂ����p��̊m�ۂ�3���A���j�^�[�̃Z�b�g���狹�o���̎d�x�ɖ�3���A�p�����������g�Q���B�e�������猻���E�ʐ^�̈ڑ��ɖ�8���̎��Ԃ�K�v�Ƃ��܂����B
���̎��Ԃ̍��v��17���ƂȂ�܂����AETS��S�g�����ōs�����ꍇ�ɂ͂��ׂĖ���������������Ԃł̍s�ׂƂȂ�܂��B
�܂���p����͂��߂Ƃ�hard�̑������������v�E����E�ݒu�܂ōs���܂����B
��p���ETS�̑̈ʂɏp�ґ��ł��t�b�g�{�^���ŕύX���������܂��B
�ŋۂ����p��̊m�ۂɂ��Ǝ��v�̖ŋۃV�[�g�̊�@�����Ă��܂��B
�@�R�{�N���j�b�N�ł́A����ɓ��������W���ݔ���p�ӂ��Ă���܂��B
�p�����������g�Q���B�e�ɂ́A��p��̏���ɃX���C�h���[����z�u���A�����g�Q���̊Nj���2�呕�����Ă���܂��B
�Nj��ʒu�̒������Nj��Ɏ��G��邱�ƂȂ��A���u����Ȃ����p�҂̃t�b�g�X�C�b�`�ōs���܂��B
FCR��p�����j�^�[����p���Ɋm�F�ł���悤�ɂȂ��Ă���܂��B
ETS�̏��u���x���̊m�F�܂Ŏ��Ԃ�40�b�Ǝ��Ԃ̒Z�k���\�ƂȂ��Ă��܂��B
ETS�̎�p���ɁA�����̎{�݂ŏ��u���x���̊m�F������ĂȂ��̂�����Ǝv���܂����A���̗��R�͏p�������g�Q���B�e�ɂ������ԉɂ̑�ςȂ��ƂƁA�p�҂̃����g�Q���픚����Ȍ����ł��B
�@������ɂ�ETS�ŎՒf���x��������Ă����ꍇ�ɂ́A�z���l���nj�Q�Ƃ���A�k�������̏Ǐ������邱�Ƃ�����܂����A���N���j�b�N�ł͎��Î҂̎Ւf���x���̎ʐ^���m�F���Ă���A���̍����ǂ́i�킽���ǂ����g�������p�ł́j�������Ĕ������Ă���܂���B
���̂悤�ɁAETS�ɓ���������p���Ŏ��Â��邱�Ƃɂ��A��p���ԒZ�k�Ɠ����ɖ������Ԃ̒Z�k���͂���A���҂ւ̖�����̓��^���ʂ��������܂����B
�p��̊o���Ɖ������Ȃ�A���A���p�����{�o����悤�ɂȂ�܂����B
�z���l���nj�Q���F��
�@�����_�o�߂͊������̖������ʂ����Ă���̂ł͂Ȃ����̋@�\������܂��B
���������āAETS�ł͐��m���@�ׂȎ�p���삪�v������邱�ƂɂȂ�܂��B
�@�؏����ʂ��s�K�ȏꍇ�iT1���x��)�ɂ́A�ق����ꉺ�����z���l���nj�Q�ƌĂ�镛��p���ł܂��B
���݂ł́A�f���Z�p���n�C�e�N�������^�����\�ȓ��������J�����ꂽ���ʁA�ׂ��ď����Ȍ����_�o�߂ł����Ă��g�債�Č��邱�Ƃ��ł���悤�ɂȂ�A��p�̐��x�E�m���x�͊i�i�Ɍ��サ�܂����B
���N���j�b�N�ł̓z���l���nj�Q�̔�������͂���܂���B
�@�z���l���nj�Q�ɑ��ẮA�菶�����ǂ̎��Âł͕�����1000����2�̊댯��������Ă��܂��B
����ɂ��ẮA�p�O�E�p���̑�Ƃ��ėL���Ȃ��̂��Ȃ����߁A���Ȃł͏p���r�f�I���L�^���ۊǂ��Ă���A����z���l���nj�Q�ǂ����ꍇ�ɂ́A��ꋹ�������_�o�̑����̗L���ɂ��ĕۊǃr�f�I�̊J���ɉ����܂��B
��ꋹ�������_�o���Ւf���Ă��Ȃ����Ƃ��m�F�������ꍇ�ɂ́A�z���l���nj�Q�ɂ��Ă͂��e�͒������Ȃ��ƍl���Ă������B
���݂܂�8130�Ǘ�����Â������܂������A�Ւf���ʂ̌�F�͂Ȃ��z���l���nj�Q�̔����͂���܂����B
����܂ł̐���
�@�菶�����ǂ̎��ÂɊւ��Ă���܂ł̐��ʂƂ��Ĉȉ��̂��̂�����܂��B
1998�N�ȑO�ɂ����āA�f�W�^��������Ǝ��炪�l�Ă����X�R�[�v�K�C�h�ɂ��A���������_�o�Ւf�p���������܂����B
�Б���6mm�݂̂̔畆�؊J���P�J�������邾���Ŏ��Â��\�ƂȂ�A���̎��_�ʼn��Ă�ʂ��čŏ��̔畆�؊J�̎��Â��������܂����B
�{�p���ł́A���ǂ̂����Ȃ镔�ʂ���ł������ǂ̎��Â��\�ł���A�w���≺�ʘ]�Ԃ���̎�p���\�ƂȂ�A�畆�؊J�̕��ʂɊւ��Ċ��Ҏ��g�̊�]��������邱�Ƃ������ł��܂����B
�@����ɁA���̕��@�W�����A�����ǂ��痼���̋��������_�o�Ւf�p�����������A�{�p���ł͗����̎��Âɍ��E�P�J���Â�6mm�̔畆�؊J��K�v�Ƃ��Ă��܂������A������6mm�̔畆�؊J�ōςނ悤�ɂȂ�A�E�͑S�������Ȃ��ʼnE���̎��Â��\�ƂȂ�܂����B
�@1997�N�ȍ~�͑����Ǐp��Ɩ�����Ɋւ��ďp�����ʔ���̕��@�Ɏ��g�݁A1999�N6���ȍ~���������_�o�Ւf�p�㖳����͏������܂����B
�@����������͖����Ȃ�A�S��Ɍ��ʂ�������l�ɂȂ�A����ɁA����ɂ�苹�������_�o�Ւf�̕��ʂ���薾�m�ƂȂ�Ւf�ʂ��k���ł���悤�ɂȂ�܂����B
�@������A�Ĕ������ꍇ��2��ڈȍ~�͊J���p���邢��1��ڂ�蕡�G�Ȏ�Z���K�v�ł���A���҂�trauma���������Ă��܂������A�{�p���ł͎菶�����ǂ̎�p��ɍĔ����Ă����ꍇ�ł����l�Ɏ��Â��ɂ߂ėe�ՂƂȂ�܂����B
�@1998�N�ɂȂ� NTS scope guide���J�����A��b�o����ςݏd�ˁA2mm�̔畆�؊J�ꃖ���ōs��needle scopic surgery��鋹�������_�o�Ւf�p���J���A1998�N9���ɗՏ����p�����݂Ɏ���܂��B
��p���̑��쐫���ǂ��A��p���Ԃ����ϖ�60���i�p�������g�Q���B�e���܂ށj�Ƌɂ߂ĒZ�k���܂����B
�@���̏p���ł́A���͖�1�T�ԂŎ��������̂��͑n���������Ă��܂��ȂǁA����I�Ȏ�p���@�ł���A�����c��Ȃ��Ƃ������e��̖�肾���łȂ��A�p��̒ɂ݂₵�т�Ȃǂ̐_�o�Ǐ���قƂ�lj������܂����B
�{�p���ł͐g�̂ɉ�����damage���ɂ߂ď��Ȃ��Ȃ�A�S�g�����ł����Ă����A���p�������ł��܂����B
��ʂɒ��ɗ��@����p�̌�A�ƕ��A��ė[�H�͎���ʼn\�ƂȂ�܂����B
�@2023�N5���܂ł�15000�Ⴊ�{�p�����܂����B
�@�@�@�@�@�@�@�@�@�@�@
�@�@�@
2006�N10��11�� 21:37:11 �f�ڊJ�n
|